検 査
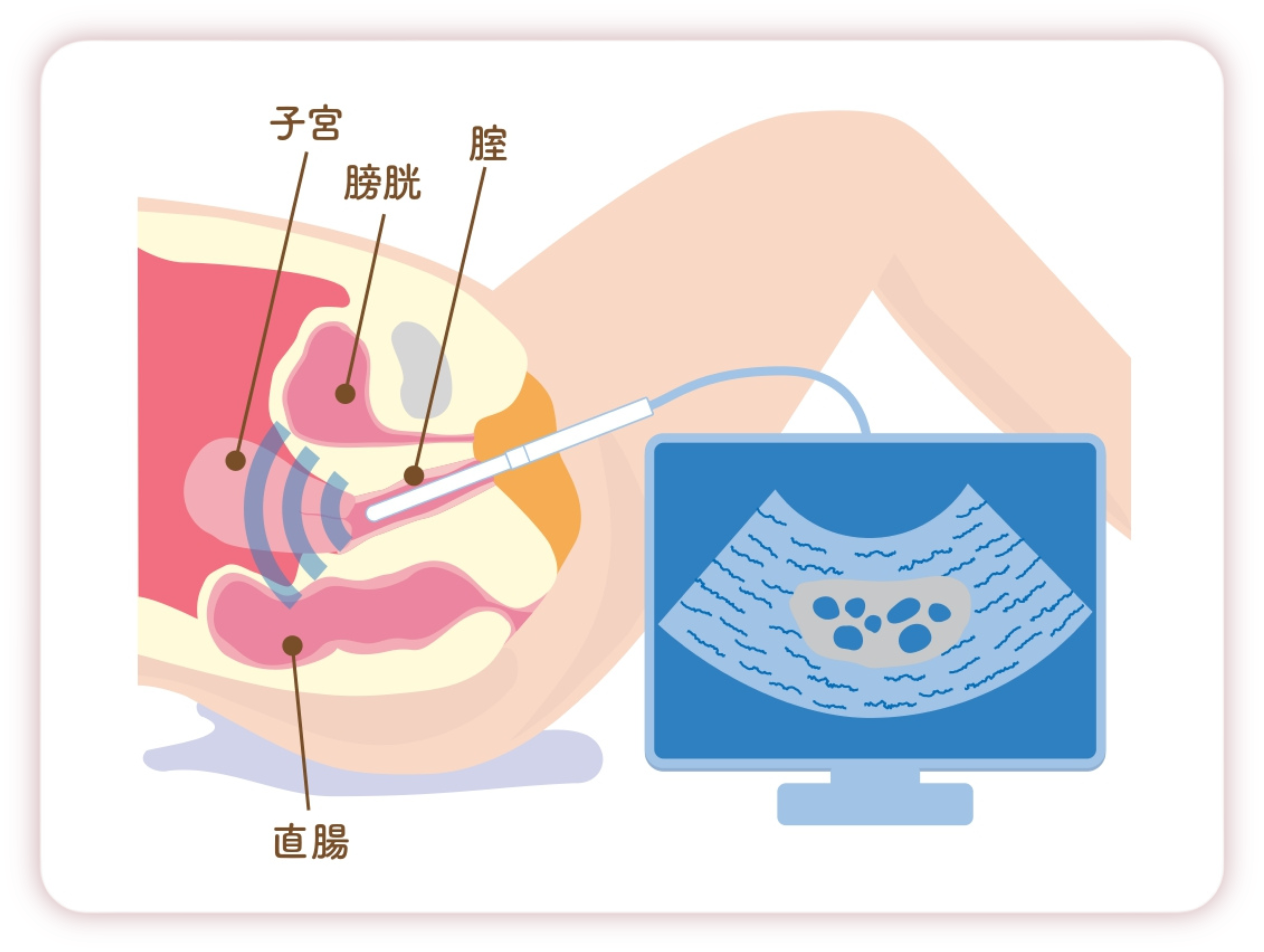
 超音波検査
超音波検査
基本のスクリーニング検査として必須の検査です。通常、プローべという細い器具を腟から挿入して検査を行います。子宮や卵巣の大きさ、形、腫瘤(しゅりゅう)の有無などを確認します。
子宮の内膜や卵子のもとになる卵胞は、月経周期に伴って変化するため、複数回に分けて検査する場合もあります。
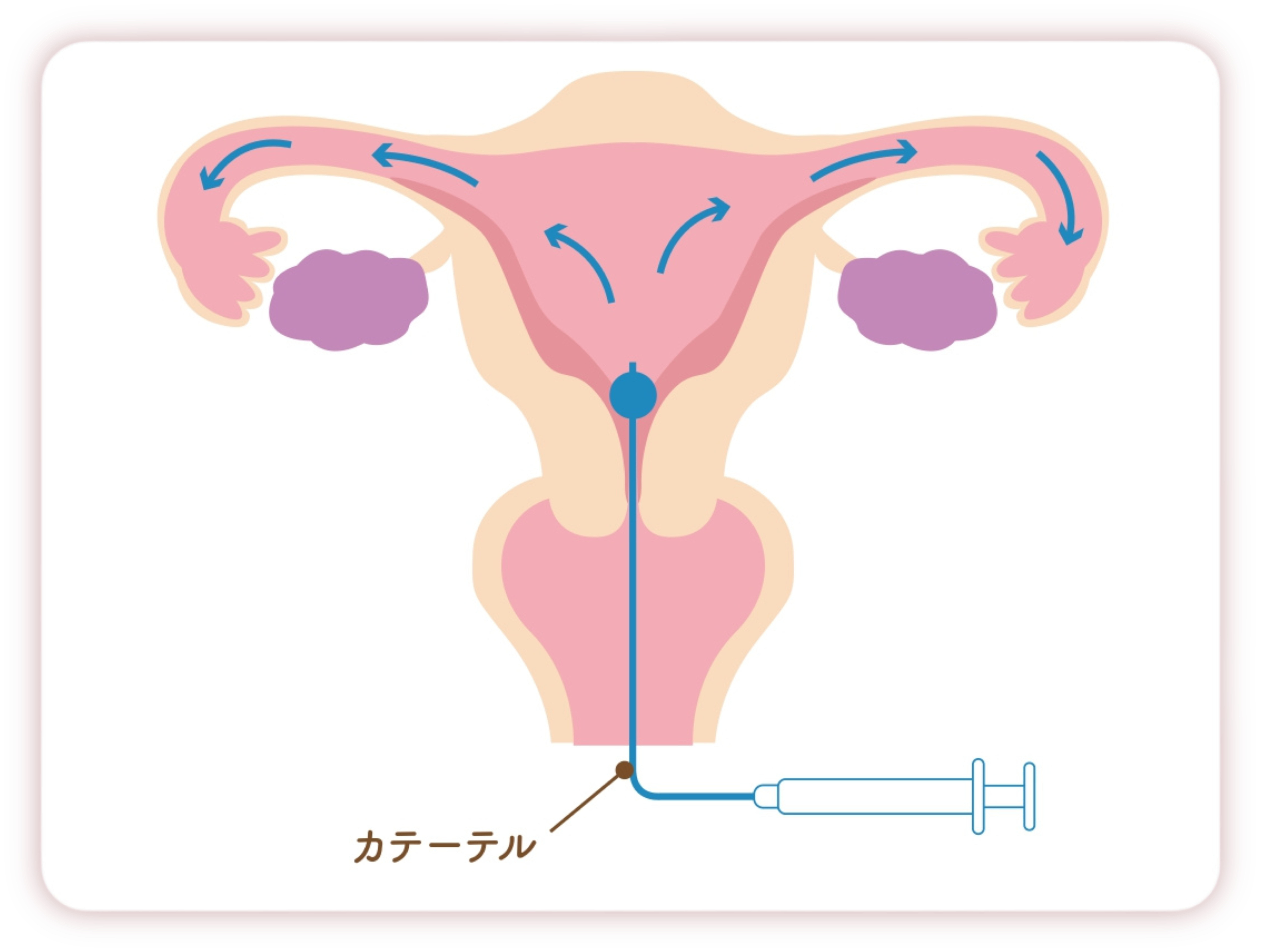
 子宮卵管造影検査
子宮卵管造影検査
治 療 内 容
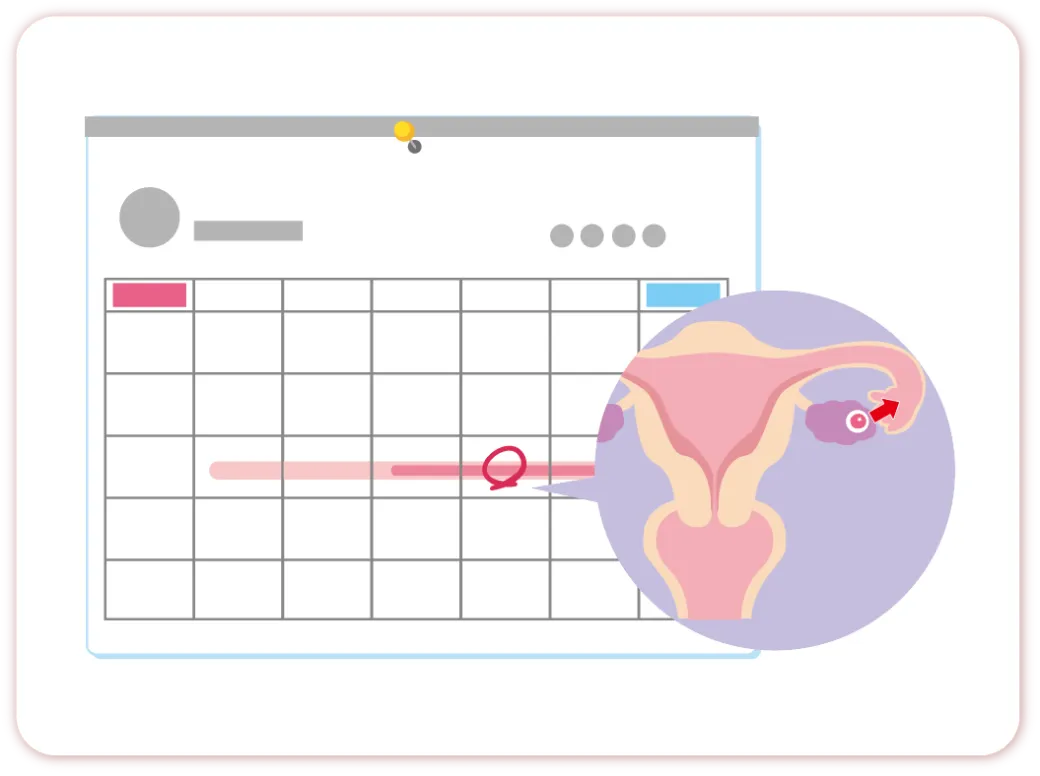
 タイミング法
タイミング法
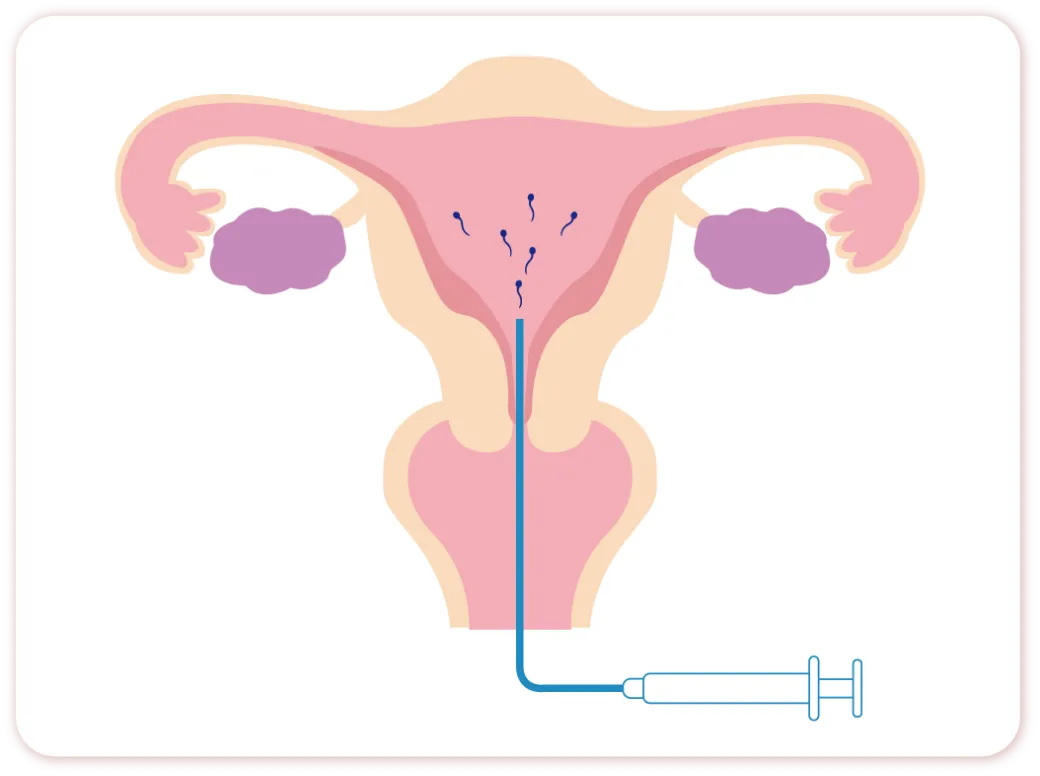
 人工授精IUI
人工授精IUI
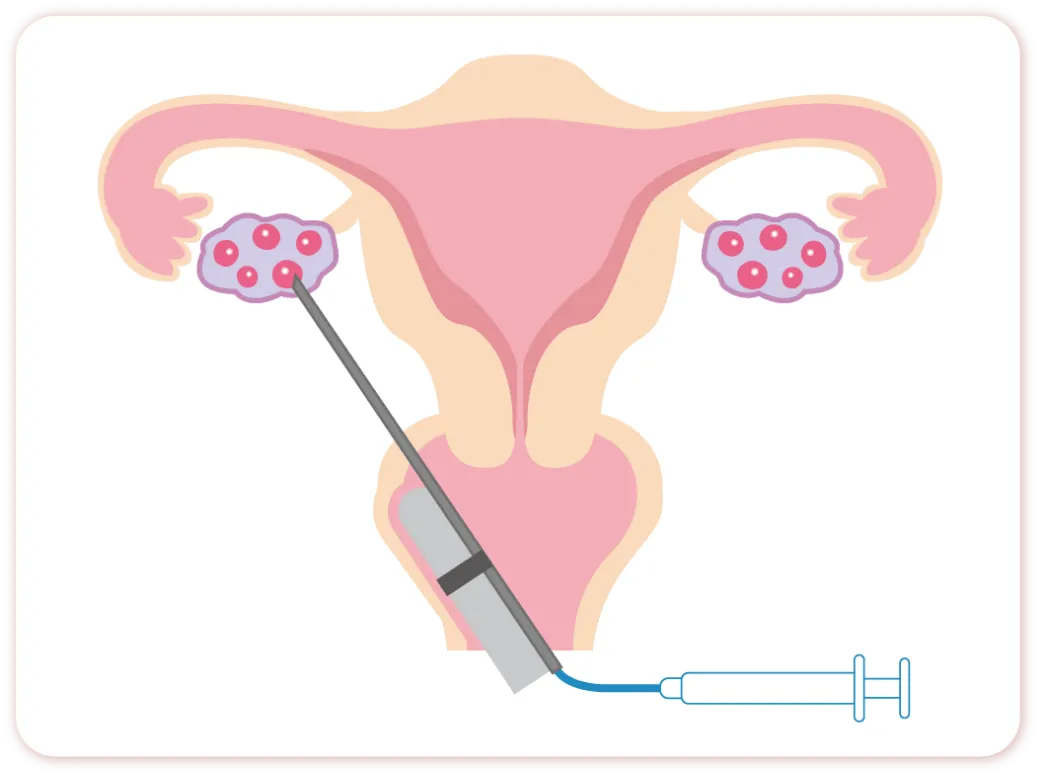
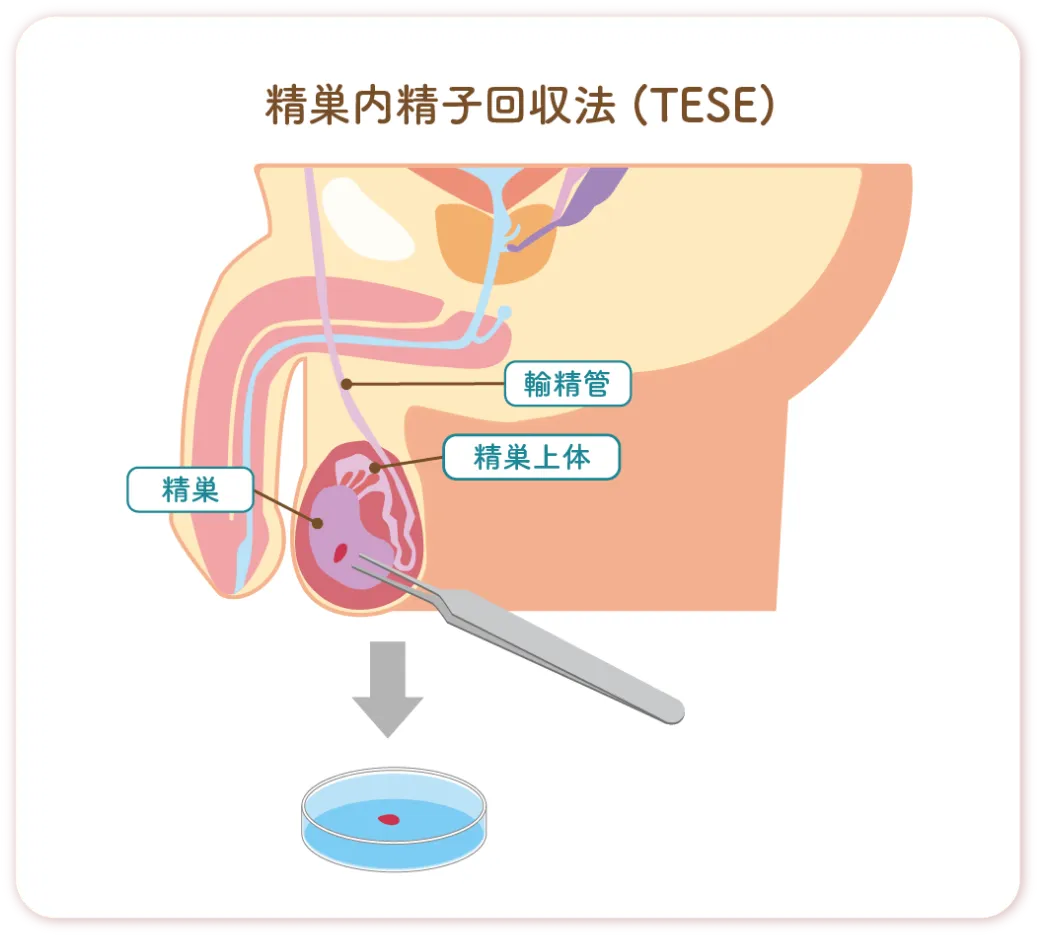
 採卵
採卵
採卵とは、体外受精や顕微授精を行う際に、排卵する前の卵子を卵巣から取り出す医療処置のことです。
卵子は、卵胞という小さな袋の中に入って、卵巣の中で育っています。採卵では、腟から超音波で卵巣の様子を見ながら、細い針を使って卵胞に刺し、中の卵子を取り出します。
採卵時の痛みを抑えるために、当院では全身麻酔で手術室で行っています。
 採卵で取れる卵の数について
採卵で取れる卵の数について通常、1か月に1個の卵子がどちらかの卵巣で大きく成長します。
自然な排卵のタイミングで採卵を行う場合には基本的に採卵数は1つになりますが、
薬を使って卵巣を刺激し、左右両方の卵巣で複数の卵子を育てることもできます。
これによって、一度にたくさんの卵子を採ることも可能になります。
「OHSS」という合併症
ただし、卵子をたくさん育てるために卵巣を刺激すると、「OHSS(卵巣過剰刺激症候群)」という合併症が起こることがあります。
OHSSになると、
卵巣が腫れておなかが張る、おなかや胸に水がたまる(腹水や胸水)、脱水症状、血液が固まりやすくなって血栓ができる、腎臓の働きが悪くなるなど重い症状が出ることもあるため注意が必要です。
当院では卵胞の発育の経過をみながら薬剤を選択し、合併症に注意して安全な卵巣刺激を行っています。
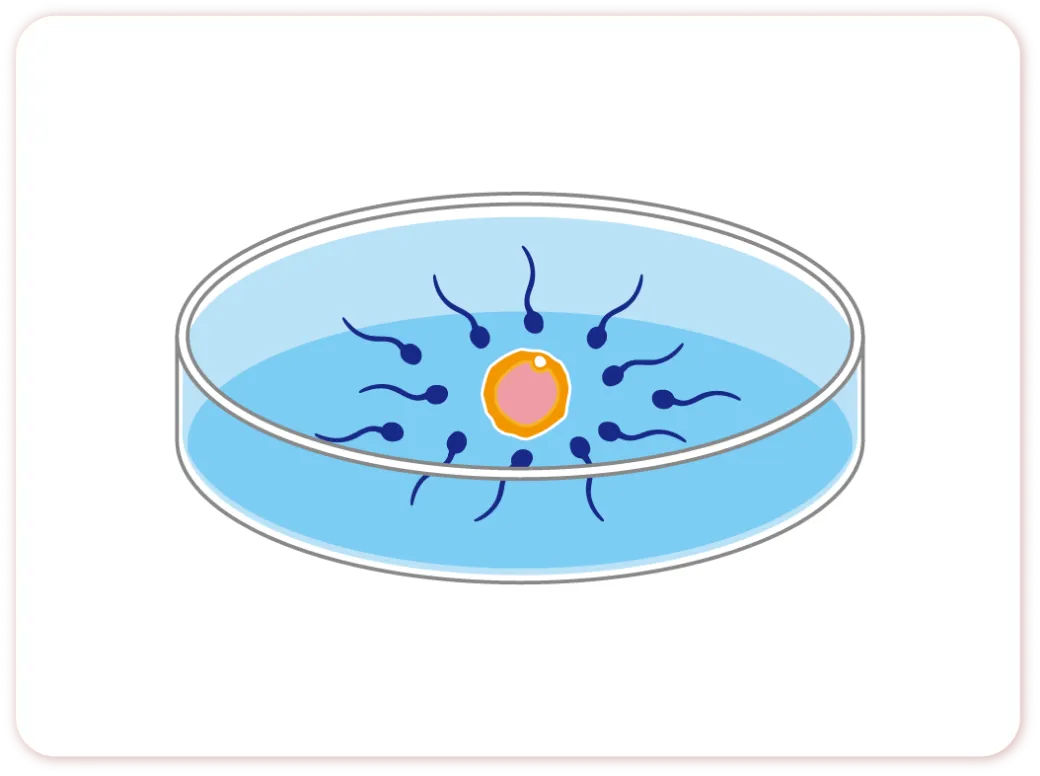
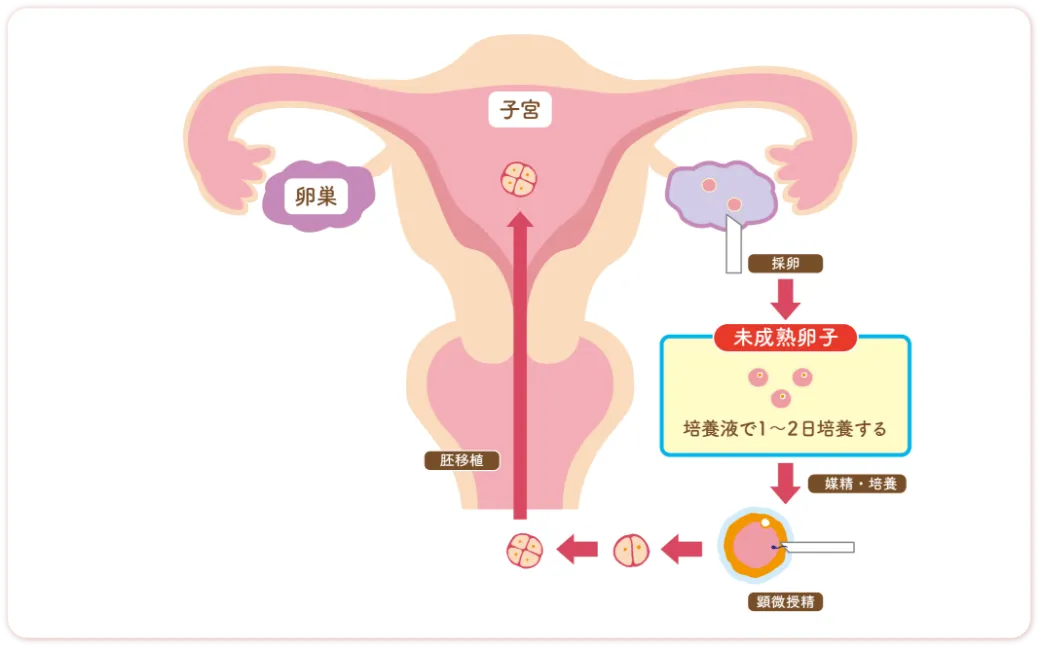
 体外受精IVF
体外受精IVF
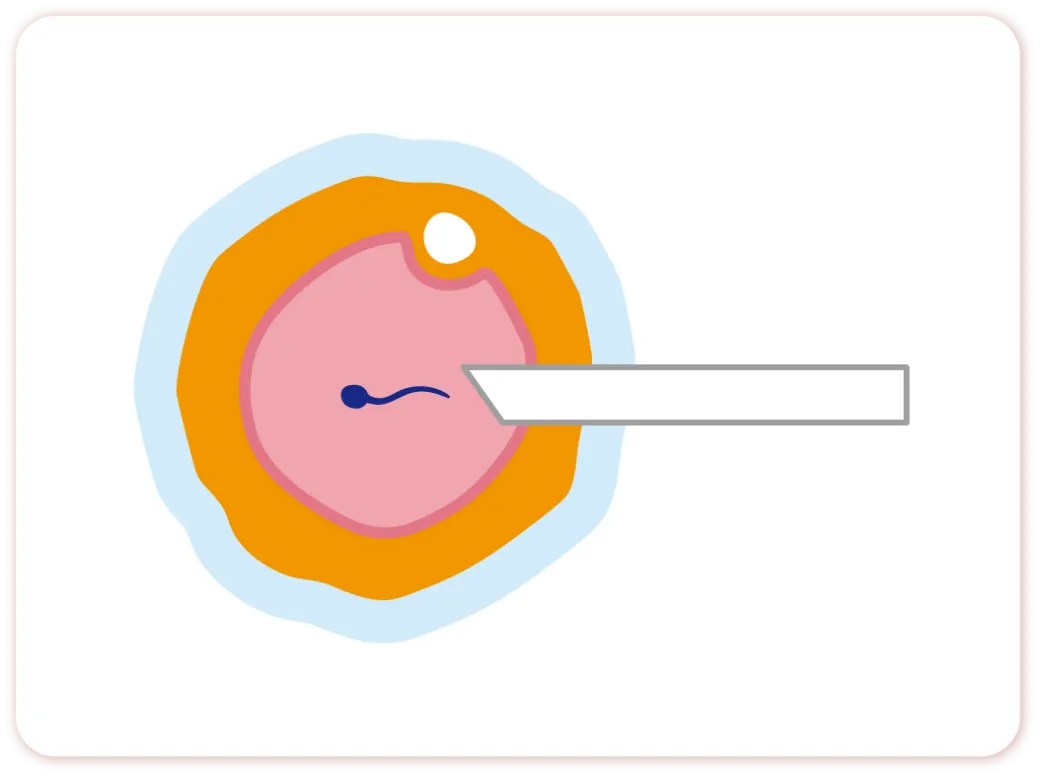
 顕微授精法ICSI
顕微授精法ICSI
 着床前遺伝学的診断
着床前遺伝学的診断
この検査は、体外受精でできた受精卵に染色体や特定の病気の原因となる遺伝子の異常がないかを調べるものです。 受精卵を子宮に戻す前に一部の細胞を採取して検査を行います。
PGT-A(着床前胚異数性検査)、PGT-SR(着床前胚染色体構造異常検査):
人の染色体は通常46本(23対)ありますが、その本数や構造の異常の有無を調べる検査です。反復する流死産、反復する体外受精の不成功を経験されたカップルに勧められ、体外授精での妊娠率の向上と流産率の低減が期待されます。
PGT-A(着床前胚異数性検査):受精卵の染色体数に過不足(異数性)がないかを調べる検査です。
PGT-SR(着床前胚染色体構造異常検査):受精卵の染色体の構造に部分的な過剰や欠失(染色体の不均衡)がないか調べる検査で、パートナーの一方または双方の染色体に構造的な異常(転座など)があることが分かっている場合に推奨されます。
PGT-M(着床前単一遺伝子疾患検査):受精卵に特定の遺伝性疾患の原因となる遺伝子変異の有無を調べる検査です。パートナーの一方または双方が遺伝性疾患に関わる遺伝子変異があることが分かっている場合に推奨されます。
 異数性着床前遺伝学的検査(PGT Seq-A)/
異数性着床前遺伝学的検査(PGT Seq-A)/
: 次世代シーケンス(NGS)とSNP(一塩基多型)
PGT-Aは体外受精において、受精卵を子宮内に戻す前に、その中の「染色体(DNAを含む23対の構造体)」の数の異常を調べることができる検査ですが、PGT Seq-Aは 次世代シーケンス(NGS)技術とSNP(一塩基多型)解析という検査方法を組み合わせることにより、従来のPGT-Aと比較してさらに高精度な結果を得ることが出来る検査です。全染色体異数性のスクリーニングにおいて98%以上の精度を誇ります。 この検査で問題がない受精卵を選んで子宮に戻すことで、着床不全や流産のリスクを減らすことが期待できます。
 胚凍結保存
胚凍結保存
 卵子凍結、精子凍結
卵子凍結、精子凍結
受精する前の卵子や精子は、マイナス196度(液体窒素)のタンクの中で凍らせて保存することができます。
卵子を凍結するのは、例えばがんの治療などによって卵巣の働きが弱くなる可能性のある方や、仕事やライフスタイルを考えて「いつか子どもを産みたい」と思っている方が、そのときに備えるためです。
精子の凍結は、人工授精や体外受精をする日に何らかの理由で精子を用意できない場合や、精子の数や動きが少ない(乏精子症や精子無力症、無精子症など)ためにうまく採取できないことが多い場合などに使われます。
あらかじめ凍結しておくことで、治療がスムーズに進められるようになります。
当 院 の 最 新 治 療
 環状アデノシン-リン酸(cAMP)
環状アデノシン-リン酸(cAMP)
モジュレーターによる体外成熟培養(IVM)
特に、以下のような方に適しています
・OHSS(卵巣過剰刺激症候群)のリスクが高い方
・血栓症の既往症がある方
・乳がんの治療中の方
など
また、成功率は通常の体外受精よりやや低い傾向がありますが、最近では技術の進歩により改善されつつあります。
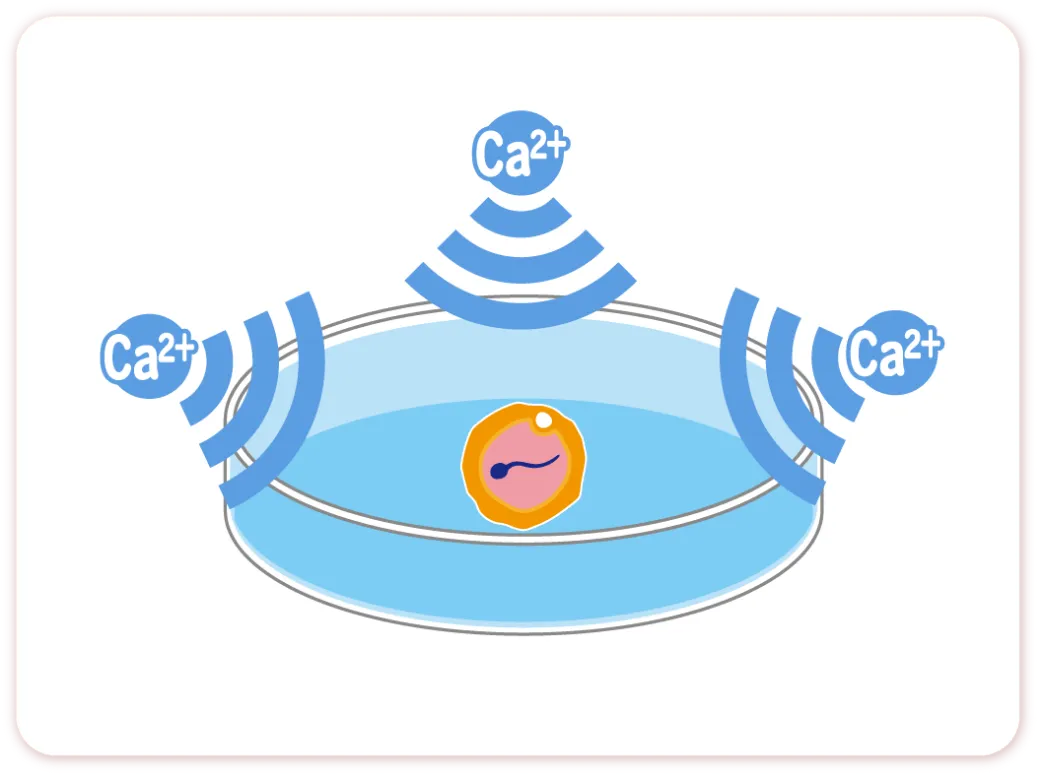
 顕微授精によるカルシウムイノフォア
顕微授精によるカルシウムイノフォア
Calcium Ionophore in ICSI
 子宮内膜着床能検査(ERA)
子宮内膜着床能検査(ERA)
体外受精で何度も質の良い胚(受精卵)を子宮に戻しても妊娠しない場合に、検討される検査です。
「子宮内膜受容性解析(ERA)」という検査では、胚が着床する場所である子宮内膜の一部を採って、その中の多数の遺伝子を調べることで、受精卵を戻すのに一番よいタイミングを見つけます。
子宮内膜は、受精卵を受け入れる準備ができたときに「着床の窓」という短い期間に入ります。
このタイミングには人それぞれ違いがあるため、検査を通じてその人にぴったりのタイミングで胚移植を行う事で、妊娠の可能性を高めることが期待されます。
 非侵襲的子宮内膜着床能検査(ORA)
非侵襲的子宮内膜着床能検査(ORA)
子宮内膜受容性検査は通常、子宮内膜の組織を採取して行われますが、この検査では採血によって行われます。
子宮内膜の組織を採取することによる、患者様の負担や苦痛を軽減できる点がメリットです。
血液中にある、子宮内膜の状態を反映する指標となるマイクロRNA(miRNA)を分析し、胚を移植するのに最適な時期について、詳しい情報を得ることができます。
 ミトコンドリアDNA検査 (mtDNA test)
ミトコンドリアDNA検査 (mtDNA test)
MitoScore®(ミトスコア)は、体外受精で受精卵(胚)を子宮に戻すときに、「どの胚がより着床しやすいか(妊娠しやすいか)」を判断するための指標です。
胚の中には「ミトコンドリア」という、エネルギーをつくる小さな器官があります。
MitoScore®は、このミトコンドリアのDNAの量を測ることで、胚の元気さをチェックします。
もし、ミトコンドリアDNAが多すぎると、胚がストレスを受けている可能性があり、着床しにくいと考えられます。
このスコアを使うことで、より妊娠の可能性が高い胚を選ぶ手助けになります。
 NK細胞の細胞毒性アッセイ TH1/2細胞内サイトカイン測定
NK細胞の細胞毒性アッセイ TH1/2細胞内サイトカイン測定
妊娠には、体の「免疫バランス」も大きく関わっています。中でも「NK細胞(ナチュラルキラー細胞)」という免疫細胞は、血液や子宮の内膜に存在し、妊娠の成立に影響すると考えられています。
このNK細胞の働きに異常があると、受精卵がうまく着床しなかったり、妊娠しても流産してしまう原因になることがあります。
そのため、原因がはっきりしない不妊や、体外受精を何度してもうまくいかない場合、また流産を繰り返してしまう方には、NK細胞の活性(はたらき具合)やバランスを調べる検査を行う場合があります。
また、免疫に関わる「ヘルパーT細胞」には、Th1(ティーエイチワン)とTh2(ティーエイチツー)という2種類があり、Th1がTh2と比べて多すぎると妊娠に悪影響を与えるといわれています。
このため、着床がうまくいかない方や流産を繰り返す方には、血液検査でTh1とTh2のバランスも調べることがあります。
これらの「免疫バランス」の検査に異常があった場合には、免疫抑制剤や免疫グロブリンといった、免疫の機能を調整する薬を使って治療する場合があります。
 次世代シーケンシング(NGS)
次世代シーケンシング(NGS)
父親または母親から子供に受け継がれる可能性のある約600種類の遺伝性疾患の検査です。
妊娠する前のカップルやその家族、または妊娠中の赤ちゃんのために、血液や羊水からDNAを取り出して検査を行います。
この検査には、主に3つの方法と目的があります。
妊娠前の検査
 1. キャリアスクリーニング
1. キャリアスクリーニングアジア人に多い12種類を含む、最大600種類の遺伝性疾患について、妊娠前にスクリーニングします。
 2. 着床前遺伝子診断(PGT-M)
2. 着床前遺伝子診断(PGT-M)体外受精でできた受精卵の遺伝子を調べて、遺伝性疾患を持っている親から赤ちゃんに病気が遺伝しないように、健康な胚を選びます。
妊娠後の検査
 3. 出生前診断
3. 出生前診断妊娠中にお母さんの血液検査や羊水検査で、赤ちゃんに知的障害や身体の異常を引き起こす染色体や遺伝子の異常がないか調べます。
 KIR遺伝子検査
KIR遺伝子検査
KIR遺伝子と妊娠の関係について
私たちの体には、ウイルスや細菌などの「異物」から守るための免疫システムがあります。その中でも「NK細胞(ナチュラルキラー細胞)」は、異物を見つけて排除する役割をもつ免疫細胞の一つです。
このNK細胞の働きをコントロールしているのが、KIR(キラー細胞免疫レセプター)遺伝子です。KIR遺伝子は、NK細胞が「攻撃するかしないか」を判断するスイッチのような役目をしています。
母体と赤ちゃんの“相性”が妊娠に関わることも
人間の体の細胞には「HLA-C」という目印のようなものがあります。妊娠中のお母さんから見ると赤ちゃんのHLA-Cは「自分とは少し違うもの(=半分はお父さん由来)」です。
このとき、お母さんのKIR遺伝子が赤ちゃんのHLA-Cを“異物”と判断してしまうと、NK細胞が過剰に反応してしまい、赤ちゃんを攻撃しようとしてしまうことがあります。
その結果として、
受精卵がうまく子宮に着床できない
妊娠しても途中で流産してしまう
といったことが起こる可能性があります。
KIR遺伝子の検査で体の反応を予測
母体のKIR遺伝子を調べることで、妊娠しにくい原因が免疫の問題にあるかどうかがわかることがあります。
もし免疫の働きが強すぎて妊娠に悪影響を与えている可能性があるとわかった場合には、免疫抑制剤などを検討することもあります。
このように、「お母さんの体の防御反応が、逆に赤ちゃんを遠ざけてしまうことがある」というのがKIR遺伝子に関する考え方です
 sperm DFI
sperm DFI
従来の精液検査では充分に反映できない、「精子の質」を測定する検査です。
今までの精液検査では、精子の数や動き方などはわかりますが、「精子の質」まではわかりません。
そこで、より詳しく調べるために、精子の中にあるDNAに傷がないかどうかを見る検査があります。このDNAに傷がついている精子が多いほど、妊娠しづらくなったり、流産のリスクが高くなると考えられています。
このDNAの傷つき具合を「精子DNA断片化指数(DFI)」と呼びます。
DNAに傷がつく原因はさまざまありますが、代表的なものは以下のとおりです
加齢(年をとることで自然に増える)、喫煙、精巣の血流が悪くなる「精索静脈瘤(せいさくじょうみゃくりゅう)」、強いストレスや生活習慣の乱れ
DFIが高いと起こりやすいこと
体外受精や顕微授精で受精しにくい、胚(受精卵)がうまく育ちにくい、妊娠しても流産の可能性が高まる
この検査がすすめられる方
次のような状況に当てはまる男性には、この検査が特に有用とされています。
・精液検査の結果が悪いが、原因がわからない
・体外受精や顕微授精を繰り返してもうまくいかない
・パートナーが流産を繰り返している
検査を受けるメリット
・今までの検査では見えなかった隠れたリスクが見つかる可能性がある
・生活習慣(たばこ、食事、睡眠など)を見直すきっかけになる
・手術や治療方法の選択を考える際の判断材料になる
この検査は、より良い治療や妊娠の成功につなげるための一つのツールとして、医師と相談しながら取り入れていくことが大切です。
 sperm MACS
sperm MACS
MACS(マックス)精子調製法は、たくさんある精子の中から元気で健康な精子を選び出す技術です。磁石の力(磁気)を使って、健康な精子と、DNAが傷ついている精子(精子DNAの二重らせん構造の鎖がちぎれてしまった状態で、精子のDNAが損傷している状態)を区別することができます。 体外受精IVFや顕微授精ICSIといった不妊治療において、より質の高い精子を選び出すことで、妊娠の確率を高めることが期待できます。
男性不妊の検査や治療も基本的に産婦人科で行っておりますので、受診をご希望の方は不妊治療専門医のご予約をお願い致します。不明点やお困りの事があれば日本人相談窓口にお問い合わせ下さい。